Die Diagnose der akuten Extremitätenischämie ist häufig schon als „Blickdiagnose“ nach kurzer Anamneseerhebung und Untersuchung zu stellen. In der Regel wird auf eine Angiographie verzichtet (Ausnahme: gleichzeitiges Vorliegen einer PAVK) und die Therapie basierend auf der klinischen Befunderhebung (Anamnese, Inspektion, Palpation) geplant. Nach Beseitigung der absoluten Ischämie können Diagnostik und Therapie der Emboliequelle in Ruhe angegangen werden.
Die Notfalldiagnostik soll folgende Fragen klären:
- Schweregrad der Ischämie (6 P nach Pratt, TASC bei AVK)?
- Lokalisation und Ausdehnung des Verschlusses?
- Akute ischämie durch Embolisation oder auf dem Boden einer AVK?
Die typischen 6 P nach Pratt charakterisieren die schwere Verlaufsform der akuten Extremitätenischämie mit schwerwiegender vitaler Bedrohung der Extremität (Quelle: Pratt GH (1954) Cardiovascular surgery. Kimpton, London):
Bei der AVK hat die Klassifikation der akuten Extremitätenischämie entsprechend der Transatlantic Inter-Society Consensus (TASC)-Arbeitsgruppe das Ziel, der unterschiedlichen Dringlichkeit für weitere Diagnostik und Therapie Rechnung zu tragen:
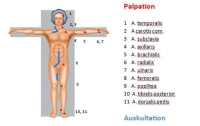
Anamnese/Klinik
Grobe Unterscheidung zwischen akutem thrombotischem Verschluss und Embolie:
→ Embolie
- plötzlicher, gelegentlich peitschenhiebartig auftretender Extremitätenschmerz (Leitsymptom)
- häufig schwere Ischämie
- kardiovaskuläre Vorgeschichte: bekanntes Vorhofflimmern, Herzvitium, Z.n. Myokardinfarkt, Aortenaneurysma
→ thrombotischer Verschluss
- eher über mehrere Tage verlaufende Zunahme der Beschwerden mit meist inkompletter Ischämie
- bekannte PAVK (Claudicatio-Beschwerden?)
- Z.n. Bypass-OP, Stent/PTA
- Atherosklerose-Risikoprofil
- lokales Trauma
- kein Anhaltspunkt für Emboliequelle
Hautfarbe
- weiße Ischämie: distal des Verschlusses blass
- blaue Ischämie: ist prognostisch ungünstiger, weil die Thrombenbildung durch Stase schon auf den venösen Schenkel übergegriffen hat
- Spontan-Ratschow Test kann bei inkompletter Ischämie wegweisend sein (bei angehobener Extremität totale Abblassung, die sich auch bei anschließender horizontaler Lagerung nicht erholt).
Rekapillarisationszeit
- kurzer Fingerdruck plantar auf Großzehe oder Vorfuß → initial blasse Druckstelle rötet sich normalerweise in < 3 Sekunden
- je länger die Rötung auf sich warten lässt, desto ausgeprägter ist Perfusionsstörung
effektiver Perfusionsdruck
- Anheben der Extremität erlaubt Abschätzung des Perfusionsdrucks → 10 cm = 7,5 mm Hg
Hauttemperatur
- im Seitenvergleich ist die betroffene Extremität kälter
- Verschluss liegt deutlich proximaler als Temperaturstufe
Pulse
- im einfachsten Fall Fehlen der Pulse an der betroffenen Extremität
- beidseitiges Fehlen der Pulse: vorbestehende PAVK bds. oder asymptomatische Embolie
seitenvergleichende Auskultation der Extremitätenarterien
Knöchel-Arm-Index (ABI)
- ABI = RR syst. A. tibialis posterior/RR syst. A. brachialis
- je tiefer der ABI, desto ausgeprägter ist die Ischämie
- im Akutstadium ggf. kein Druck messbar
Farbcodierte Duplexsonographie
- Carotis, Aorta abdominalis, Extremitätenarterien (bei Unterschenkelverschlüssen Ausschluss Poplitea-Aneurysma!)
- Lokalisation von Stenosen und Verschlüssen in nahezu allen Gefäßregionen außer im thorakalen Bereich
- Quantifizierung des Stenosegrades und Beurteilung der Plaquemorphologie möglich
- Sensitivität und Spezifität ca. 90%
CT-Angiographie
- Mehrzeilen-Computertomographie (MS-CT) unter Anwendung von nichtionischem Kontrastmittel
- breites Indikationsspektrum: traumatische Gefäßläsion (bes. Körperstamm), vaskuläre Dissektion/Ruptur, Aneurysma, arterielle Thrombose/Embolie, Pfortader-/Mesenterialvenenthrombose, Lungenarterienembolie, PAVK, vaskuläre Tumoren
- Vorteile: schnell erledigt, Erfassung relevanter Begleiterkrankungen, Darstellung peripherer Arterien, Sensitivität und Spezifität je ca. 90 %
- Nachteile: Strahlen- und Kontrastmittelbelastung, Allergien (ca. 3 %), keine funktionelle Beurteilung
- Indikation ist nicht vom Ischämiegrad abhängig, sondern von der Anamnese und dem klinsichen Befund am kontralateralen Bein: bei vorbestehender AVK oder Hinweisen auf ein Poplitea-Aneurysma besser angiographieren. Der Befund bestimmt dann die Op-Taktik. Bei gleichzeitigem Vorliegen einer AVK oder eines Poplitea-Aneurysmas als Ursache der akuten Ischämie werden komplexere Rekonstruktionen notwendig (z.B. Gefäßinterpositionen, Bypassverfahren). Allerdings sollte bei kompletter Ischämie nicht zu viel Zeit für eine Angiographie verloren gehen (geeignete Logistik).
Labor
- BB
- Elektrolyte
- Gerinnung
- Retentionswerte
- Leberenzyme
- Blutfette
- Blutgruppe
Kardialer Check
Röntgenuntersuchung Thorax
Als Sofortmaßnahme
5000-10000 i.E.Heparin, um eine Appositionsthrombose zu vermeiden. Den Fuß in einen Wattestrumpf packen, um Druckschäden zu verhindern (insb. auch intraoperativ!).