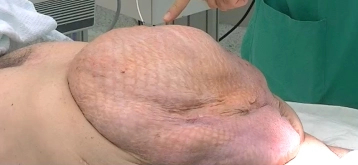
Die Rekonstruktion von Bauchdecken bei komplexen Narbenhernien oder Vorliegen eines Laparostomas stellt eine besondere Herausforderung dar. Ein „loss of domain“ repräsentiert die Extremform einer Volumenverschiebung der Eingeweide.
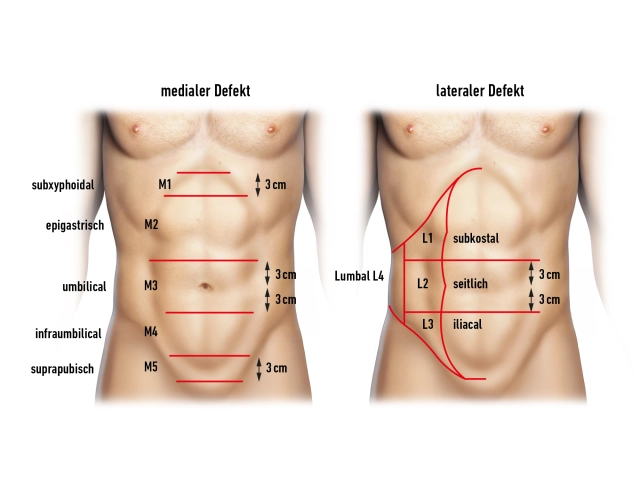
Als komplexe Hernien gelten Bauchwandhernien bei Defektbreiten von mehr als 10 cm, das Narbenhernienrezidiv nach Netzimplantation (Netzrandherniation, Netzausriss, Netzruptur), Hernien nach Lappentransfer (Denervierung, Hebedefekte) und Mehrfachrezidive.
Der Bauchdeckendefekt nach Laparostoma stellt eine Sondersituation dar. Ein Bauchdeckenverschluss ist hier nie erfolgt. Erschwerend ist im Bereich des Bauchdeckendefektes keine natürliche Kutis mehr vorhanden, sondern ein Spalthauttransplantat. Auch gibt es keinen für die Rekonstruktion hilfreichen Bruchsack. Der Verschluss der Haut kann ein zusätzliches Problem darstellen.
Grundsätzlich ist die Indikation zum Repair auch einer komplexen Hernien gegeben. Den Patienten fehlen ventral stabilisierende Elemente der Rumpfmuskulatur. Patienten mit solchen instabilen Bauchdecken beklagen Haltungsprobleme mit Rückenschmerzen. Physisch belastende Tätigkeiten und Sport sind stark eingeschränkt bis unmöglich. Eine intakte ventrale Bauchdecke ist von großer Bedeutung für physiologische Vorgänge wie Atmung und Defäkation.
Weiterhin werden sich der Bauchdeckendefekt und das extraabdominelle Organvolumen weiter vergrößern. Die Rekonstruktion der Bauchdecke erfolgt letztendlich zur Vermeidung zunehmender Morbidität.
Um bei diesen Hernien einen Faszienverschluss in der Mittellinie zu erreichen, ist in der Regel eine Bauchwand-Komponenten-Separation erforderlich.
Mit der hier dargestellten anterioren Komponentenseparation („Ramirez“) lassen sich durch Separieren von Teilen der seitlichen Bauchwand Mittelliniendefekte mit einer Breite von periumbilikal bis zu 20 cm, epigastrisch bis zu 8 cm und suprapubisch bis 6 cm Durchmesser verschließen. Die Technik erlaubt einen spannungsfreien Verschluss mit dynamisch kompetenter Bauchwand.
Durch die breitflächige Ablösung des Subkutangewebes mit dem Risiko Perforansgefäße (Blutversorgung von Subkutangewebe und Haut durch die tiefen epigastrischen Gefäße) zu zerstören und dadurch bedingter hoher Rate an Wundheilungsstörungen, Hämatomen und Seromen gilt diese Technik mittlerweile nur noch als Verfahren der 2. Wahl. Favorisiert wird die posteriore Komponentenseparation, die zu einem Release im Bereich des M. transversus führt, zusätzlich kann das Netzlager nach lateral, dorsal und retrokostal erweitert werden.
Die Rekonstruktion nach Ramirez wurde in der Originalarbeit ohne eine Netzaugmentation beschrieben. Die Ergebnisse der Literatur favorisieren die geichzeitige Implantation eines retromuskulären Netzes.
Im demonstrierten Fall wird als Besonderheit bei fehlendem Material zum Verschluss des Peritoneums bzw. der hinteren Rektusscheide eine Defektüberbrückung mit Einbringung eines biologischen Netzes gezeigt. Alternativ kann auch ein IPOM-fähiges Kunststoffnetz verwendet werden. Vorteil eines biologischen Netzes ist die Anwendungsmöglichkeit im infizierten Operationsfeld, die bessere Dehnungsfähigkeit und der natürliche Umbau in körpereigenes Gewebe.
Durch die Einführung von Botulinumtoxin zur Relaxation der seitlichen Bauchwandmuskulatur ist die Notwendigkeit einer Komponentenseparation bei Mittellinienbrüchen deutlich zurück gegangen.