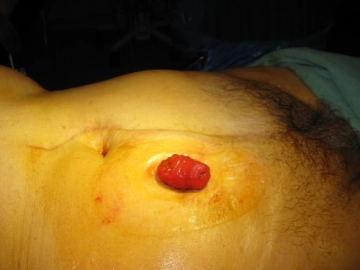
Stomata werden häufig im Rahmen abdomineller Operationen angelegt, sei es in der Notfallsituation oder bei elektiven Eingriffen.
Die Indikation zur und die Art der Stomaanlage hängen von der zugrundeliegenden Erkrankung und der allgemeinen Situation ab.
- Neoplastische Erkrankungen → Prävention eines Ileus bei neoadjuvanter Behandlung oder Inoperabilität
- Zum Schutz von Risiko-Anastomosen (protektives Ileostoma) oder aufgrund der Entfernung der Sphinkteren nach radikal onkologischen Darmresektionen
- Anastomoseninsuffizienz
- Notfallsituationen wie nach abdominellem Trauma, intestinale Ischämie, Ileus oder Darmperforation
- Protektive Anlage vor z.B. ausgedehnten proktologischen Eingriffen (Fistelchirurgie)
- Chronisch entzündlichen Darmerkrankungen
- Funktionellen Erkrankungen z.B. hochgradige Stuhlinkontinenz, Entleerungsstörung
- Kongenitale, intestinale Anomalien (Fehlbildungen)
Im dargestellten Beispiel handelt es sich um eine Ileostomaanlage im Rahmen einer offenen Rektumcarcinom-Operation.
Stomaarten:
- Temporäre versus permanente Stomata, ggf. Beachtung der Notwendigkeit einer kompletten Ausschaltung der Stuhlpassage, um den nachfolgenden Darmabschnitt trocken zu legen.
- Endständige (Split-Stomata, wobei die Darmenden nach Resektion entfernt voneinander jeweils als endständige Stomata getrennt ausgeleitet werden) versus doppelläufige Stomata (Resektionsstomata wobei die Darmenden nach Resektion hinterwandseitig vernäht und dann zusammen ausgeleitet werden).
- Modifiziertes Splitstoma wobei der abführende Schenkel eines doppelläufigen Stomas auf Bauchdeckenhöhe blind verschlossen wird. Dies vereinigt die Vorteile einer kompletten Ausschaltung der Stuhlpassage mit denen einer einfachen Rückverlagerung ohne Re-Laparoskopie oder –tomie.
- Hartmann-Situation mit Rektumblindverschluss und endständigem Kolostoma. Hier ist in jedem Fall eine Re-Laparoskopie oder –tomie erforderlich (Wiederanschluss OP Hartmann II)
Ein endständiges Stoma wird üblicherweise angelegt, wenn zumindest auf längere Sicht eine Rückverlegung nicht geplant oder möglich ist.
Wenn das Stoma nur vorübergehend angelegt werden soll, wird zumeist ein doppelläufiges Loop-Stoma angelegt. Ein Dünndarmstoma wird in der Regel im terminalen Ileum oder, wenn das nicht möglich ist, im weitesten aboral gelegenen Dünndarmabschnitt angelegt.
Optimal ist die transrektale Anlage im Unterbauch oberhalb der Linea arcuata. Durch das hier vorhandene bessere muskuläre und fasziale Widerlager soll einer parastomalen Hernie oder einem Prolaps vorgebeugt werden.
Aufgrund der anatomischen Nähe bietet sich für das Transversostoma die Anlage im Oberbauch und für das Ileo- und Sigmoidostoma die Anlage im Unterbauch an.
Sondersituation protektives Stoma bei kolorektalem Karzinom:
Bei der tiefen anterioren Rektumresektion mit TME ist in der Regel ein protektives Stoma indiziert, wobei eine Ileostoma gegenüber einem Kolostoma tendenziell zu bevorzugen ist. Ein Ileostoma ist einfacher und komplikationsärmer zurückzuverlagern. Es treten weniger häufig parastomale Hernien und Stromaprolapse auf. Allerdings tritt beim Kolostoma wesentlich seltener ein Flüssigkeitverlustsyndrom auf auch die Obstruktionsproblematik nach Rückverlagerung ist seltener.